
Латералните шийни кисти са едни от най-честите патологични процеси в областта на шията. Те представляват тапицирани с епител кухини, които са вродени - остатък са от ембрионалния ductus thymoglossus, който започва от областта на тимусната жлеза и достига до sulcus mandibulolingualis в устната кухина. Според други автори латералните шийни кисти имат брахиогенен произход - произлизат от дефекти в развитието на хрилните дъги, което е описано подробно по-долу. По същество обаче няма значими разлики между тимофарингеалния канал и хрилните дъги - последните така или иначе на даден етап от развитието си формират този канал и при различни аномалии в развитието на зародиша може да се образува латерална шийна киста. Латералните шийни фистули също са вродени или се формират след спонтанен пробив на латерални шийни кисти към кожата или към мезофаринкса; за съжаление съществуват и ятрогенни латерални шийни фистули - те са резултат от нерадикално премахнати странични шийни кисти.
Кистата расте безсимптомно, понякога се проявява клинично в много късна възраст - дори при 80 годишни пациенти. При хора с по-изразена подкожна мастна тъкан формацията може и да остане неоткрита през целия живот на пациента, тъй като мастната тъкан маскира подутината и последната на практика не може да се палпира. Това се дължи на факта че латералната шийна киста е разположена при нормални условия доста дълбоко - не в самата подкожна тъкан, а леко под предния ръб н m. sternocleidomastoideus и рядко може да се инфектира по съседство. Именно възпалението става причина за клиничната изява на латералните шийни кисти - те започват да болят силно, да притискат мускула, кожата над тях се зачервява, възможно е да се проявят и ограничения в движението на шийната мускулатура поради развитието на миозити. Инфектирането на латералните шийни кисти се получава най-вече по хематогенен или лимфогенен път, в моменти на имунен срив на целия организъм. Според клиничните наблюдения на нашия екип пандемията от коронавирус донякъде повиши честотата на клиничната изява на латерални шийни кисти - очевидно при наличието на формация в шийната област далеч не всеки пациент смята за необходимо да се подложи на оперативна интервенция, а търсенето на медицинска помощ е едва когато образуванието започне да боли, да се подува и да абсцедира. Поради това е необходимо да се провеждат активни кампании с цел да се информират хората - всяко разрастване в човешкия организъм на което и да било място, където то не би трябвало да се открива, подлежи на незабавно премахване. Именно такава е целта на настоящия уеб-сайт - да информира обществото за същността на различните патологични процеси в лицево - челюстната област.
Ако желаете безплатен преглед или консултация с лицево-челюстен хирург, запазете си час на телефон 032 642056
Д-р Венцеслав Ралев работи в Пловдив, Русе, Видин и Сливен по предварително зададен график, всеки работен ден от 09.00 до 18.00 - личен телефон 0888 646003
Отговаряме и на запитвания по е-мейл на адрес ralev@dentist.bg, ralev@maxillofacial.bg, ralev_dental@abv.bg

Графична схема на бранхиалните дъги - сканирана е от стар учебник по ембриология, поради което прозират печатни букви на заден план. Много често в старата медицинска литература се откриват невероятно точни текстови и графични описания, поради което нашият екип се е ангажирал да съхранява и обогатява тази безценна информация - поне доколкото е възможно за нас с нашето интелектуално ниво, тъй като и ние сме живи хора. Онтогенезата е кратко повторение на филогенезата - поради което и всеки индивид по време на своето ембионално развитие повтаря в съкратена версия еволюционното развитие на биологичния вид, към който принадлежи самият той. Поради това на ранните етапи от развитието на човешкия ембрион се формират хриле - човешкият разродиш за известно време прилича на зародиша на риба. Това е доста убедително доказателство за еволюционната теория, стига, разбира се, креационистите да имат ментален капацитет да го разберат - в което се съмняваме. Те принципно дори не обичат доказателства, а работят най-вече с догми и наизустени постулати. Хрилните дъги са формирани от мезенхимна сърцевина, която е тапицирана отвън с ектодерма, а отвътре с ендодерма. На горната схема са обозначени с римските цифри от I до VI. От външната страна разграничаването на дъгите се маркира с появата на фарингеални цепки (pharyngeal, branchial cleft). Втората, трета и четвъртата бранхиални цепки са част от покритo с ектодерма хлътване, наречено cervical sinus of His (цервикален синус на Хис). На горната схема то е означено с SC - Sinus Cervicalis. С цифрата 1 е обозначен зачатъкът на Евстахиевата тръба и тъпанчевата кухина, с цифрата 2 - първичната небцова сливица, с 3 - заложбите на околощитовидните жлези. Тимусът е означен с 4, а с 5 - ултимобранхиалното телце. С 6 е обозначен слепият отвор на езика, а със 7 - ductus thymoglossus. Числото 8 показва заложбата на тъпанчевата мембрана, а 9 - на външния слухов проход. Цифрата 10 показва заложбата на цервикалния синус, който вече е в процес на обратна еволюция - инволюция. Вляво на схемата цифрата 11 обозначава тимуса, който от чисто дидактична гледна точка е представен доста по-хипертрофичен, отколкото го показва числото 4 вдясно. Буквата Щ обозначава щитовидната жлеза, а ДД - долночелюстната дъга. На студентски жаргон обикновено с ДД се означава диференциална диагноза - но тук ситуацията е различна, което трябва да се вземе предвид. В миналото студентите бързаха много при писането на лекции (поне по-съзнателните и отговорни младежи), при което съществуваха много стандартни съкращения. ССС например означаваше сърдечно - съдова система.
Почти едновременно с този процес в кореспондиращите с цепките вътрешни стени на първичното фарингеално черво се оформят фарингеални джобчета или торбички (pharyngeal pouch). По този начин между цепките и джобчетата остават фарингеални мембрани, които са изградени от трите зародишеви слоя - ектодерма, мезодерма и ендодерма. Всяка дъга има свой централен хрущялен или скелетен поддържащ елемент, артерия, асоцииран с дъгата черепномозъчен нерв, както и група мускулни клетки. Цепките и джобовете постепенно облитерират чрез инвазия на мезенхим и образуват различни структури на главата и шията при възрастните. Хрилните дъги са разделени една от друга посредство хрилните бразди; не се осъществява свързване между самите хрилни дъги, което би довело до образуване на хриле - както се случва при рибите. От първата хрилна бразда се образува външният слухов проход и епидермисът на тъпанчевата мембрана, както и ушната мида. Следващите три бразди (втора, трета и четвърта) се задълбочават и образуват страничния шиен синус. Той се покрива отгоре от оперкуларна гънка от втората хрилна дъга, а отдолу - от подобни гънки на третата и четвъртата дъга - на схемата по-горе е означена с ОГ, което представлява абревиатура от оперкуларна гънка. Шийният синус впоследствие изчезва. В случай че не се затвори напълно, се формират вече описаните странични шийни кисти и фистули.
Аномалиите на фарингеалните дъги са втората по честота вродена аномалия на главата и шията при децата след тези на ductus thyreoglossus - предните шийни кисти. Хрилните аномалии съставляват около 20 % от подутините на шията при децата. В около 95 % от всички клинични случаи се касае за аномалии на втората бранхиална дъга. Аномалиите на първата дъга са от порядъка на 1 - 4 %, а тези на четвъртата са изключително редки. В около 2 - 3 % са двустранни, като в тези случаи се наблюдава наследственост - важен клиничен и прогностичен белег. През 1832 година Ascherson за първи път използва термина бранхиална киста, а през 1864 Housinger въвежда и термина бранхиална фистула. Както вече беше описано, синусът е сляпо завършващ тракт (съединителнотъканно пространство), като изходното отверстие може да бъде на повърхността на кожата (в повечето случаи – синус на бранхиалната цепка или branchial cleft sinus) или във фаринкса - по-рядко. В последния случай се говори за синус на бранхиалния джоб (branchial pouch sinus). Фистулата представлява абнормен канал между две повърхности, покрит с епител (кожа и фарингеална мукоза), който канал създава комуникация между персистиращите джоб и цепка - или между фаринкса и външната за организма среда, както е в случая. Ако липсва комуникация между лигавицата и кожата, то остатъкът от бранхиалната дъга образува киста - описаният вече оперкулум покрива фистулата, изолира в от външната среда и тя се превръща в затворено пространство (мехур). Кистите обикновено се проявяват при по-големи деца или млади възрастни, докато фистулите са по-характерни за бебетата и по-малките деца. По данни на Telander и Deane най-често срещани са кистите (75 %), следвани от фистулите - 25 %. В по-малко от 1 % от случаите се откриват така наречените skin tag или хрущялни остатъци.
Патогенезата на бранхиалните аномалии е спорна. Предложени са няколко теории за произхода им – теория за бранхиалния апарат, теория за цервикалния синус на His, тимофарингеална теория и теория за плоскоклетъчния епител. Най-широко приета е теорията за бранхиалния апарат, според която аномалиите са резултат от неправилното му развитие по време на ембриогенезата. Персистирането на остатъци от бранхиалния апарат, дължащо се на непълно затваряне или непълно заличаване на бранхиалните дъги, джобове или двете, води до аномалии като кисти, синуси, фистули или хрущялни острови. При наличие на синус или фистула фарингеалната мембрана и фарингеалният джоб също са ангажирани.
Кистите на първата бранхиална цепка (паротидни лимфоепителни кисти) представляват само 5 - 8 % от всички дефекти на бранхиалните цепки и най-често се наблюдават при жени на средна възраст. Тук споменаваме само някои техни основни клинични белези; по-подробно са описани в секцията за кисти на меките тъкани на нашия сайт. През 1972 година Work разделя аномалиите на първата бранхиална цепка на две групи. Тип I са с изцяло ектодермален произход и са представени като кистични маси, локализирани близо до външния слухов проход, най-често под или зад трагуса, но също и в паротидната жлеза - това са всъщност кистите на околоушната област. Те се срещат доста по-рядко от латералните шийни кисти и са описани в общата секция за кисти на меките тъкани на нашия сайт. Тип II аномалии се проявяват като синуси, кисти и фистули в областта на ъгъла на мандибулата, като могат да обхванат и субмандибуларната жлеза. Те имат ектодермален и мезодермален произход, поради което съдържат плоскоклетъчен епител, кожни придатъци (космени фоликули, потни и мастни жлези) и хрущяли. Аномалиите на първата хрилна цепка по-често се срещат при жените и обикновено се проявяват като кисти, синуси или фистули, които са разположени между външния слухов проход и ъгъла на мандибулата. Болните се оплакват от секреция, източник на която е кожна лезия около ъгъла на мандибулата. Възможно е да се проявят под формата на възпаление на паротидната жлеза, а също и с мукозна или гноевидна секреция от външния слухов проход.
Кистите на втората бранхиална цепка са най-честите – 95 % от всички лезии на бранхиалните цепки, като по-често са представени под формата на кистични маси, отколкото на синуси или фистули. Именно това са латералните шийни кисти - остатък от канала между тимусната жлеза и мандибулолингвалния сулкус - ductus thymoglossus.
През 1929 година Bailey създава класификация за разположението на кистите на втората хрилна цепка:
I тип – намират се повърхностно, под m. platysma и по предния ръб на m. sternocleidomastoideus. Като честота се класират на второ място след тези от тип II
II тип – върху a. carotis interna, като кистата може да срастне с v. jugularis interna. Най-често се локализират зад субмандибуларната жлеза, която е възможно да се премахне заедно с формацията или да се избута краниално и напред по време на операцията - в зависимост от съотношението си с аномалията. Кистите от този тип са най-чести
III тип – между a. carotis externa и a. carotis interna - изключително редки
IV тип – в парафарингеалното пространство върху фарингеалната стена с потенциално разпространение към основата на черепа - също изключително редки
Най-често латералните шийни кисти са разположени по предния ръб на m. sternocleidomastoideus, на границата между горна и средна трета, латерално от каротидното пространство и зад субмандибуларната жлеза. Обикновено са едностранни, безболезнени, бавно нарастващи. Имат гладка повърхност и данни за флуктуация в дълбочина. Често се появяват или нарастват по размер след инфекция на горните дихателни пътища - микроорганизмите попадат в кистата по хематогенен път. Ако кистата стане достатъчно голяма, може да предизвика mass effect - клиничен ефект, породен от наличието на голяма, масивна формация в дадена анатомична област. В случая той включва шийна асиметрия, диспнея, дисфагия и дисфония. Хистологично стената на тези кисти е изградена от плоскоклетъчен епител в над 90 % от случаите, цилиндрични клетки със или без реснички или смес от двата вида покривна тъкан. Изпълнени са с жълтеникава течност, съдържаща холестеролови кристали.
При възрастните пациенти основно диагностично съображение е дали кистозната лезия представлява метастатичен лимфен възел. Окултният папиларен карцином на щитовидната жлеза също дава кистични метастази, а може да се наблюдава дори и при деца. Когато е налице синус или фистула, външният отвор най-често е разположен по предния ръб на m. sternocleidomastoideus, на границата между средна и долна трета, а вътрешният отвор е в областта на fossa supratonsillaris.
Кистите на третата и четвъртата бранхиални цепки са изключително рядко срещани. Разполагат се предимно от лявата страна в 95 - 97 % от случаите. Синусът на третата и четвъртата бранхиална торбичка се свързва с recessus pyriformis или проксималната част на хранопровода (четвърта). Понякога се спуска надолу към медиастинума и може да предизвика компресия на трахеята и дихателен дистрес в ранна детска възраст, дължащо се на бързото нарастване на формацията. Външен отвор към кожата се среща рядко; понякога обаче се открива в долната част на шията - предимно вторично при рецидивиращи инфекции или повторни оперативни интервенции. Кистите на третата хрилна цепка са локализирани зад a. carotis communis или a. carotis interna и m. sternocleidomastoideus. Могат да се представят клинично като фистула, отваряща се по предния ръб на m. sternocleidomastoideus, чийто тракт преминава назад към a. carotis communis и навлиза през membrana thyreoidea, за да достигне до recessus pyriformis. Кистите на третата и четвъртата бранхиални цепки първоначално е възможно да се диагностицират като студени възли на щитовидната жлеза. След възпаление на горните дихателни пътища могат да се инфектират и да предизвикат напрежение и болка в областта на щитовидната жлеза и шията, както и оток на шията, абсцес, дисфония, одинофагия, стридор. За уточнение на диагнозата на аномалиите на бранхиалните цепки (освен анамнестичните данни и клиничният преглед) през последните години решаваща роля има и образното изследване – ехография, компютърна томография и ядрено - магнитен резонанс с контрастна материя. Разбира се, окончателната диагноза се прецизира на базата на патохистологичната находка. Дефинитивното лечение на тези аномалии е единствено оперативно - не съществуват медикаментозни или физиотерапевтични методи за премахването им.
Клиниката на латералната шина киста е типична. Открива се ограничена мека до мекоеластична, неболезнена яйцевидна подутина, несрастнала с кожата и с гладка повърхност. Тя расте бавно и понякога достига големи размери - до 15 и повече сантиметра. Когато се инфектира, се уплътнява и става по-болезнена; поради наличието на възпалителен инфилтрат границите с околните здрави тъкани стават и доста по-неясни. В огромен процент от случаите кистата е локализирана в страничната шийна област, точно пред ръба на стерноклеидомастоидния мускул, непосредствено под ъгъла на долната челюст. Кожата над кистата е подвижна и без промени - освен при най-тежките случаи, когато формацията е възпалявана в продължение на месеци или дори години. Тогава кожата е зачервена, подута и опъната.
Латералните фистули на шията се отварят пред стерноклеидомастоидния мускул. Те могат да бъдат пълни с отвор на кожата и зад задната небцова дъга. Най-често обаче са непълни външни само с отвор върху кожата.
При липса на инфекция клиничната симптоматика е бедна. От отвора на фистулата излиза слизеста бистра течност. При продължително съществуване и инфектиране настъпват възпалителни изменения и от отвора започва да изтича ексудат. Околната кожа се мацерира, зачервява, пациентът започва да усеща парене и болка. Фистулният ход се уплътнява. Възпалителният процес се разпространява в съседните тъкани и е възможно да се формира абсцес или флегмон.
Диагнозата се основава на клиничните белези, локализацията и особено на вида на пунктата. Той представлява рядка слизеста или сивобяла течност с жълтеникав оттенък. Възможно е да бъде и белезникаво течнокашаво съдържимо. При екзацербация се установява предимно гноен ексудат.
При латералните фистули е необходимо да се проследи направлението, калибърът и дължината на фистулния ход. Това в миналото се е извършвало успешно с помощта на фистулография, а днес компютърната томография и ядрено - магнитният резонанс дават още по-големи възможности.
Диференциална диагноза на латералните шийни кисти се прави с лимфаденит, лимфом, липом, хемодектом, бранхиогенен карцином, лимфни метастази на шията, аденом на щитовидната и паращитовидните жлези, съдова аневризма и т.н. Диференциална диагноза на страничните фистули на шията се прави с фистули при туберкулоза и при хроничен остеомиелит на долната челюст. Латералната киса на шията е монолокуларно образувание, докато лимфомите и лимфните метастази растат пакетно, имат плътна консистенция, не са подвижни и болезнени и са зле ограничени - трудно се палпира границата с околните меки тъкани. Съдовите образувания имат пулсации; разбира се, при контрастна компютърна томография веднага се различава съдовият произход на формацията.
Лечението на латералните шийни кисти е единствено хирургично - екстирпация в здраво под обща анестезия. При наличие на сраствания с околните меки тъкани оперативната интервенция е затруднена - което се наблюдава основно след прекаран възпалителен процес. Разрезът е хоризонтален в естествените гънки на кожата на шията, на около 2 сантиметра под долночелюстния ръб, за да се щади маргиналният мандибуларен клон на лицевия нерв. При по-големи по размер образувания обаче този разрез не осигурява добра видимост, поради което се предпочита коса разрезна линия по предния ръб на стерноклеидомастоидния мускул. На тъпо се напредва в дълбочина и се отстранява кистата от околните здрави тъкани. Следва да се има предвид че локализацията на формацията е в каротидния триъгълник, поради което трябва да се работи с повишено внимание около големите кръвоносни съдове. Извършва се щателна хемостаза на малките съдчета, които изхранват кистата. Разрезът при латералните фистули е елипсовиден около фистулния ход, при което се отделя фистулата в дълбочина от околните тъкани до нейното окончателно премахване. В случай че операцията не е радикална, се стига до рецидив.
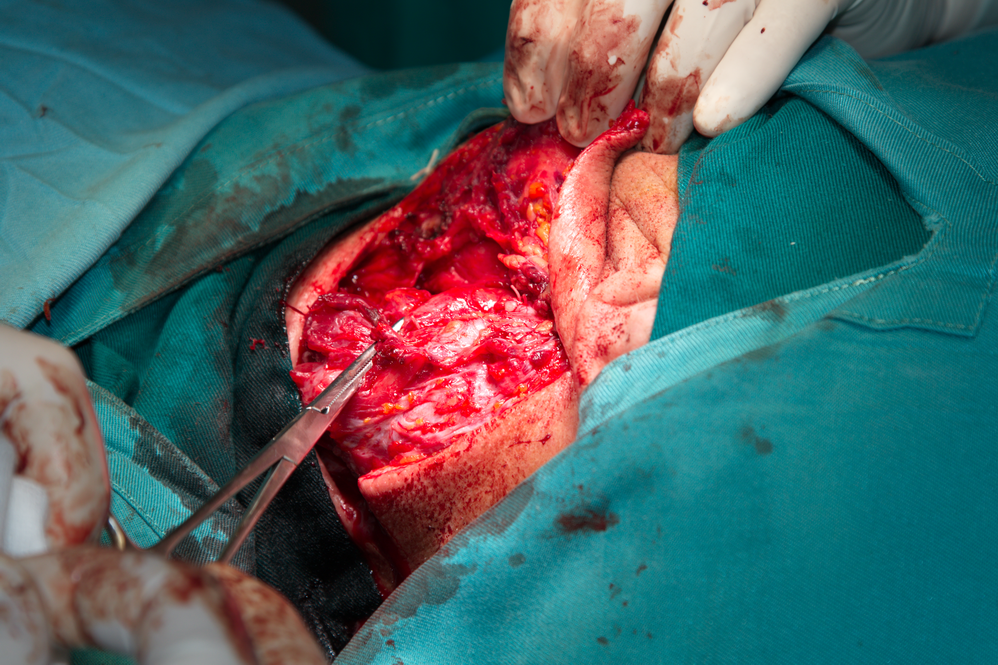
Оперативен достъп за премахване на латерална шийна киста. Обикновено разрезът е успоредн на предния ръб на m. sternocleidomastoideus, с дължина 4 -5 см. При нужда винаги може да се удължи, защото понякога кистите достигат значителни размери - дори до 10 - 12 см. и екстирпацията им няма как да се осъществи през достъп от 4 см. Срязва се m. platisma и повърхностният лист на шийната фасция и на тъпо се навлиза в дълбочина. Постепенно кистата се отделя от околните тъкани, обикновено с тъп инструмент, като отделянето е технически лесно.
Цистаденолимфом Костна пластика
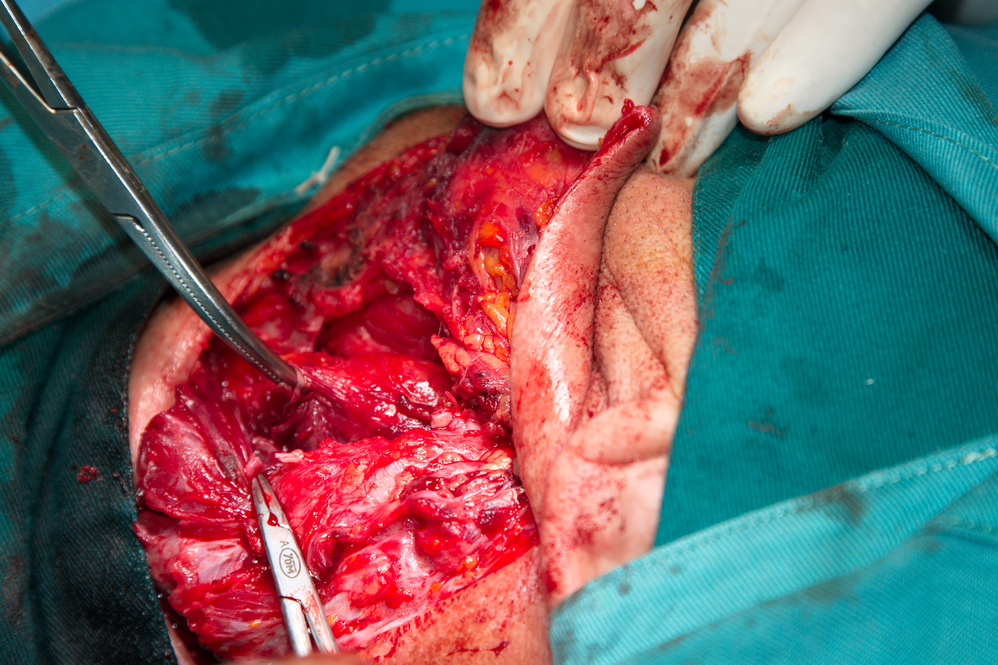
Не винаги обаче е лесно да се разграничи стената на кистата от околната съединителна тъкан
Материали за костна аугментация Диоден лазер
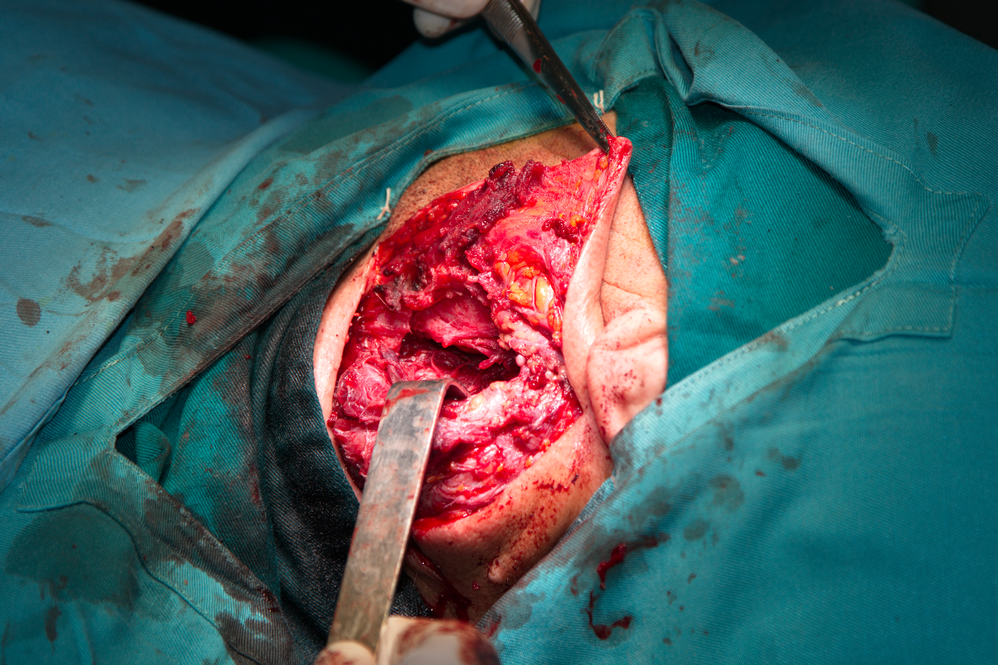
Обикновено при прекарани възпалителни процеси са налице по-плътни фиброзни сраствания
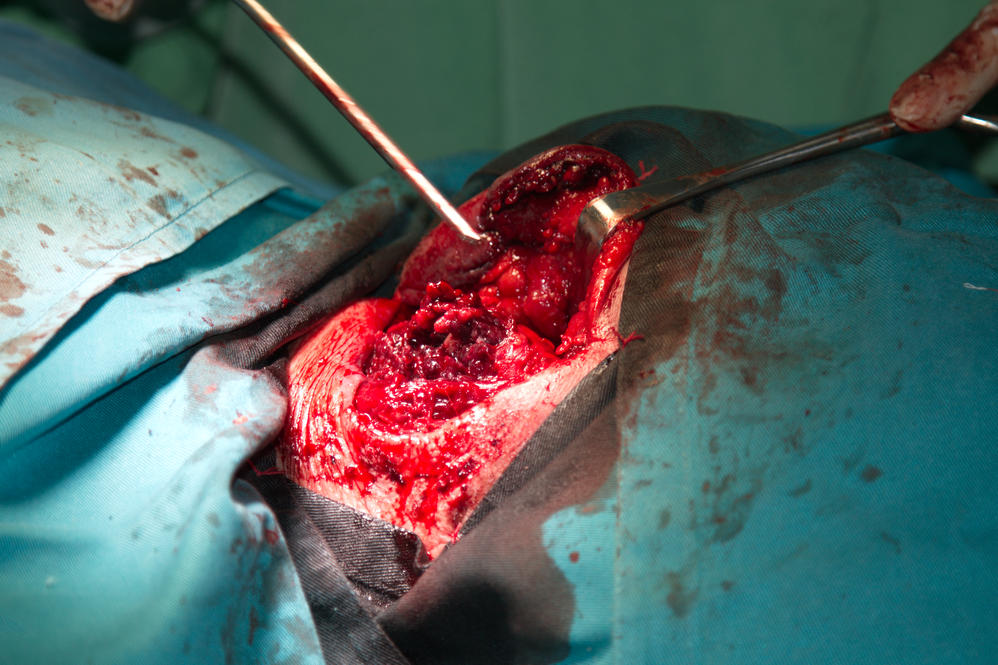
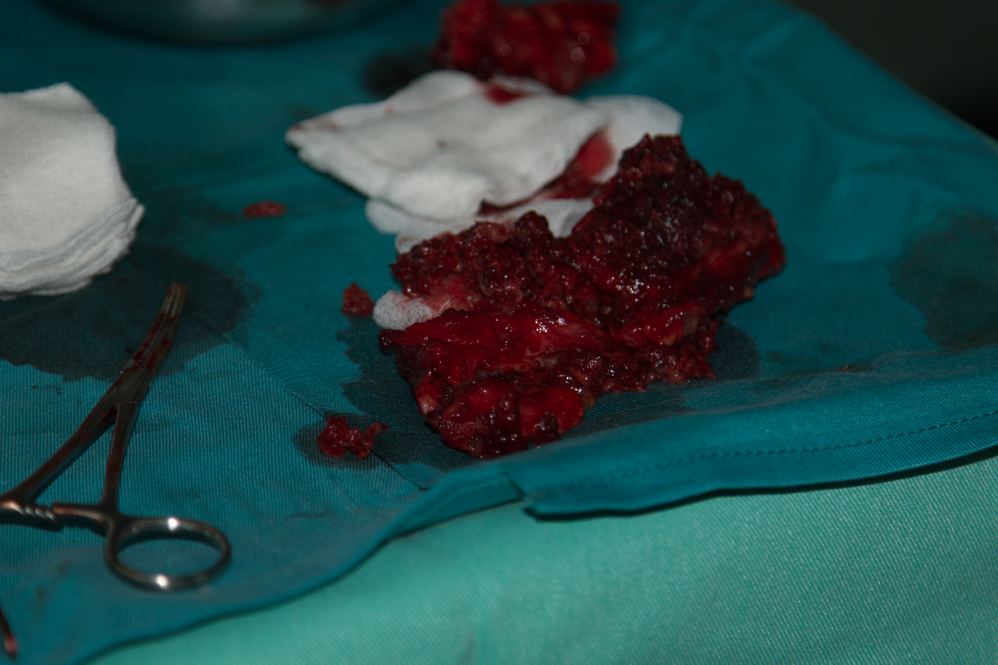
За съжаление в значителен процент от случаите се наблюдава малигнизация при латералните шийни кисти - възникват злокачествени тумори с епителен произход в пределите на епитела, тапициращ стената на кистата. Причините за това не са известни - дискутира се честата пролиферация на епитела под действие на възпалителните процеси. В случай че в кистата се наблюдават видими промени може да се смята че със сигурност има възникнал тумор - дори и без интраоперативно патохистологично изследване (гефрир). Такива промени са наличието на разрастнала гранулационна тъкан (обикновено тъмночервена на цвят), зони на некроза и разпад и особено разрастване към околната мускулна и съединителна тъкан - както е показано на снимката горе. Това не променя съществено лечебния подход - необходимо е кистата да се премахне радикално, като при съмнение за туморна дегенерация границите би следвало да бъдат поне два сантиметра в пределите на видимо здравите тъкани.
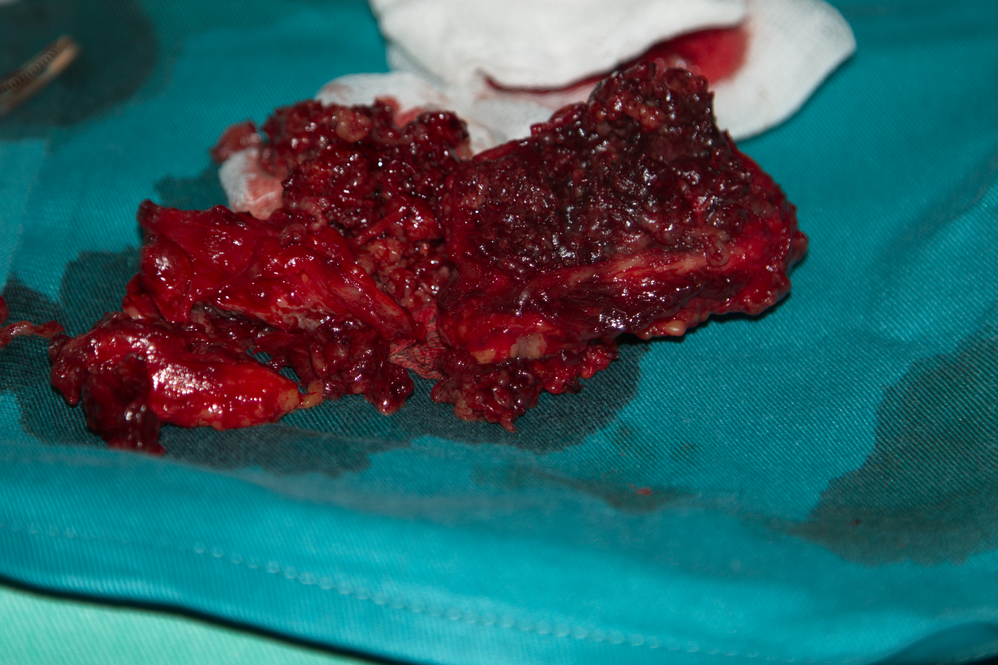
Отстранена латерална шийна киста с наличие на плоскоклетъчен карцином в нея. При наличие на достатъчно клиничен опит от страна на хирурга диагнозата се поставя още интраоперативно и бързо патохистологично изследване (гефрир) почти не е необходимо - оперативният подход става радикален, още повече че в областта на шията има голям резерв от тъкани и дори да се изреже по-голям обем от тях (повече, отколкото е необходимо), остава нулев функционален дефицит. При липса на малигнена трансформация стената на кистата е гладка, неразязвена, налице е единствено съединителна тъкан и епител. При наличие на зърнисти гранулации, уплътнения, разраствания навътре към лумена на кистата и съседните тъкани и разязвявания малигнената трансформация може да бъде диагностицирана още визуално (макроскопски). Следва изрязване на обем от меки тъкани в съседство с формацията.
Пирин планина Базални импланти
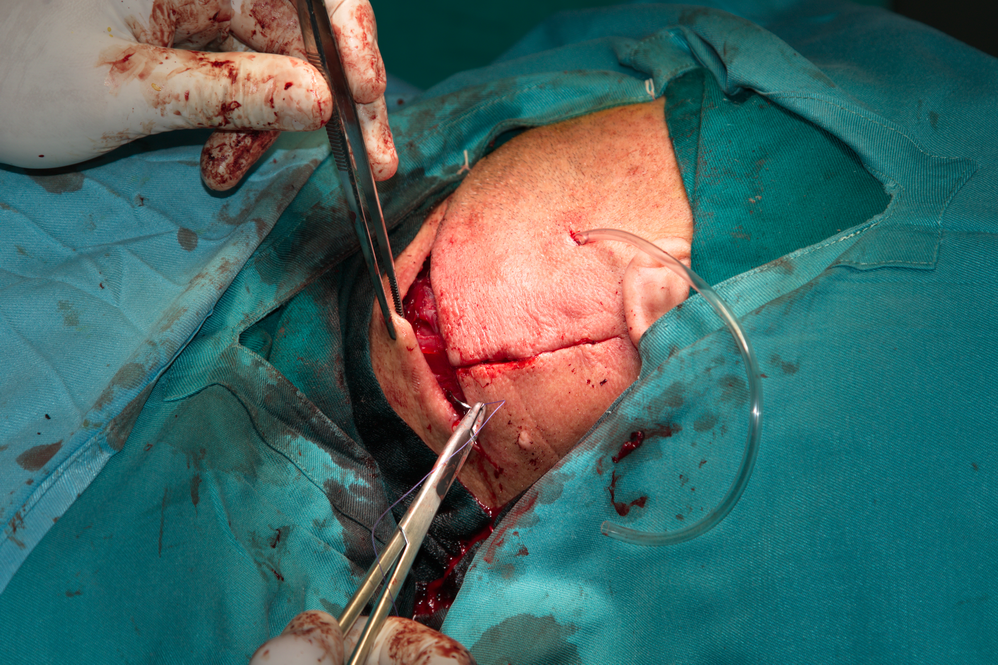
Шев на подкожната съединителна тъкан
Лицево - челюстна хирургия Зъбни импланти
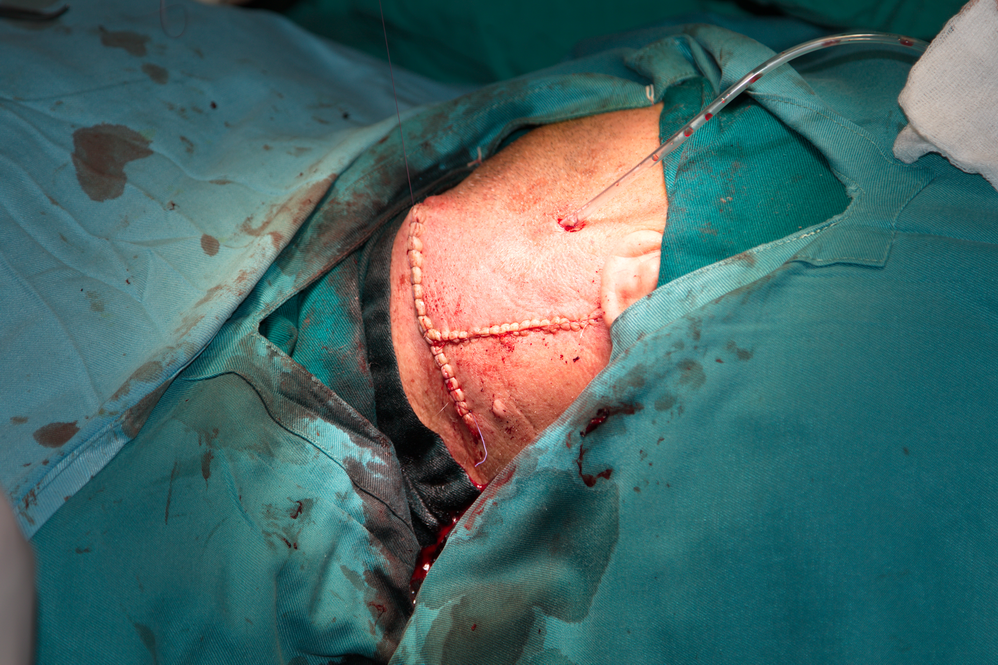
Поставяне на кожни шевове и дренаж на оперативната рана